|

Дополнительную информацию о болезнях, предотвращаемых иммунизацией, можно получить на сайте http://www.who.int/immunization/topics/en/
Всемирная неделя иммунизации ежегодно проводится во второй половине апреля по инициативе Всемирной организации здравоохранения (ВОЗ). В 2024 году она пройдет в период с 24 по 30 апреля.
Изначально это мероприятие называлось Европейской неделей иммунизации и охватывало только страны Старого Света, однако постепенно к нему присоединились и другие континенты.
В этом году Всемирная неделя иммунизации будет отмечать 50-летие Основной программы иммунизации.
Цель Всемирной недели иммунизации – обеспечить защиту большего числа детей и взрослых от болезней, которые можно предотвратить с помощью вакцинации, что позволит им жить более счастливой и здоровой жизнью.
Вакцинация является одним из величайших достижений здравоохранения. Во всём мире она признана как наиболее эффективное, экономичное и доступное средство в борьбе с инфекциями. Следует помнить, что иммунизация ежегодно позволяет предотвратить от 2-х до 3-х миллионов случаев смерти от дифтерии, столбняка, коклюша, кори, паротита, краснухи. Для обеспечения эпидемического благополучия населения уровень охвата населения плановой иммунизацией должен составлять не менее 95%.
Благодаря массовой вакцинации населения на нашей планете были ликвидированы многие эпидемиологические заболевания, уносившие в прежние времена тысячи человеческих жизней. Сейчас на очереди стоит ликвидация кори, полиомиелита, эпидемического паротита. Разработаны вакцины против ветряной оспы, папилломы, дизентерии Зонне, пневмонии и других распространенных заболеваний.
Вакцины работают: уменьшается число случаев инфекционных заболеваний, инвалидизации и смертности от них, сокращается число нетрудоспособных людей, а также расходов на лечение.
В связи с ростом заболеваемости вакциноуправляемыми инфекциями на территории Нижегородской области в 2023 году, в том числе корью и коклюшем, Всемирная неделя иммунизации в 2024 году приобретает особое значение. С учетом проведения подчищающей иммунизации против кори в Российской Федерации, кампания в рамках Всемирной недели иммунизации будет в первую очередь посвящена информированию людей о существующих вакцинах против кори и мерах по ее профилактике.
Необходимость активного проведения в 2024 году мероприятий, посвященных Всемирной неделе иммунизации в Нижегородской области определяется следующим:
- рост вакциноуправляемых инфекций в 2023 году (коклюш - в 13 раз по сравнению с 2022 годом, корь – 295 случаев, в 2022 году – 0);
- ветряная оспа составляет 44% всей инфекционной детской патологии (подлежащей регистрации, без гриппа и ОРВИ);
- рост инфекций, против которых разработаны средства специфической профилактики (вирусный гепатит А на 28%, ветряная оспа на 8%, менингококковая инфекция в 2,6 раза);
- сохраняются риски инфицирования клещевым вирусным энцефалитом (15 эндемичных территорий в регионе);
- неполный охват профессиональных контингентов прививками в рамках календаря по эпидемическим показаниям.
Памятка по иммунизации
Иммунопрофилактика - метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета при помощи вакцин.
Что такое вакцинация? Вакцинация — это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине. Среди микроорганизмов, против которых успешно борются при помощи прививок: вирусы (например, возбудители кори, краснухи, эпидемического паротита, полиомиелита, гепатита В) или бактерии (возбудители туберкулеза, дифтерии, коклюша, столбняка, гемофильной инфекции).
Чем опасны заболевания, против которых проводятся профилактические прививки?
1. Полиомиелит (или детский паралич) – это острое инфекционное заболевание, преимущественно поражающее центральную нервную систему, в первую очередь спинной мозг. Заболевание приводит к развитию параличей и последующей инвалидности.
2. Острый гепатит «В» – тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит «В» в 50-95% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени.
3. Туберкулез– заболевание, которое поражает лёгкие и бронхи, однако возможно поражение и других органов.
4. Коклюш– инфекционное заболевание дыхательных путей. Опасным является поражение легких (бронхопневмония), особенно в грудном возрасте.
5. Дифтерия– острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фиброзного налета.
6. Столбняк– заболевание, которое поражает нервную систему и сопровождается высокой смертностью вследствие паралича дыхания и сердечной мышцы.
7. Корь– заболевание может вызвать развитие отита, пневмонии, не поддающейся антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно высок у маленьких детей.
8. Эпидемический паротит (свинка)– заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия.
9. Краснуха– заболевание, которое представляет большую опасность для беременных, которые могут заразиться от больных детей. Заболевание краснухой беременных очень часто приводит к развитию множественных уродств плода, выкидышам и мертворождениям.
10. Гемофильная инфекция– острая инфекционная болезнь, характеризуется преимущественным поражением органов дыхания, центральной нервной системы и развитием гнойных очагов в различных органах.
Чем отличается вакцинация от ревакцинации? Вакцинация – мероприятие, направленное на формирование иммунитета к определенной болезни. Ревакцинация - мероприятие, направленное на поддержание иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации.
Что такое «коллективный» иммунитет? Чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных (не иммунизированных) заболеть, тем меньше вероятность возникновения эпидемии. Например, если только один ребенок не вакцинирован, а все остальные получили прививку, то не вакцинированный ребенок хорошо защищен от болезни (ему не от кого заразиться). Для сохранения эпидемического благополучия требуется охват прививками не менее 95% детей и 90% взрослых.
Как обеспечивается безопасность вакцин? Вакцины, так же, как и другие лекарственные препараты, претерпевают обширные клинические испытания для обеспечения максимальной безопасности и эффективности. Первоначальные клинические испытания проводятся на животных, затем проводятся несколько фаз испытаний на человеке. В соответствии с рекомендациями ВОЗ каждое государство, даже не производящее вакцины, должно иметь национальный орган контроля иммунобиологических препаратов (МИБП).
Можно ли одновременно прививаться против нескольких инфекций? Одновременное введение нескольких вакцин в большинстве случаев является безопасным и эффективным. Одновременное введение вакцин особенно актуально в следующих случаях · при надвигающейся одновременной эпидемии нескольких заболеваний; · при подготовке к путешествию; · при усыновлении ребенка иностранцами; · при отсутствии документов о ранее проведенных прививках.
Какие имеются противопоказания к вакцинации? Противопоказания к прививкам подразделяются на следующие категории: постоянные (абсолютные) и временные (относительные). Можно или нет ставить прививку определяет врач в каждом случае индивидуально.
Что влечет за собой отказ от прививок? Ваш ребенок (или Вы сами) может заболеть теми болезнями, от которых можно сделать прививки; заболев, ваш ребенок может заразить окружающих (в том числе и членов семьи). Административные последствия · при карантине и эпидемии (или угрозе эпидемии) Вам могут временно отказать в приеме в учебное или оздоровительное учреждение (пока не пройдет риск заражения); · вам могут запретить въезд в страны, пребывание в которых, в соответствии с международными медико - санитарными правилами, требует конкретных профилактических прививок; · вам могут отказать в приеме на работу или отстранить от работы, выполнение которой связано с высоким риском заболевания инфекционными болезнями.
Необходимо ли прививаться взрослым? Так сложилось, что слово “прививка” ассоциируется с ребенком. Однако вакцинация взрослых не менее важна, чем вакцинация детей.
Материалы (часть 1, часть 2)
Навигация по странице:
- Национальный календарь профилактических прививок
- 10 мифов о прививках
- Каким был бы мир без вакцин сегодня
- Основные инфекционные заболевания
- Родителям о прививках
- Полезно знать
- Принцип вакцинации
- Профилактика гриппа
- Столбняк





НАЦИОНАЛЬНЫЙ КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
Приложение N 1
к приказу Министерства здравоохранения
Российской Федерации
от 21 марта 2014 г. N 125н
|
Категории и возраст граждан, подлежащих обязательной вакцинации |
Наименование профилактической прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против вирусного гепатита B |
|
Новорожденные на 3 - 7 день жизни |
Вакцинация против туберкулеза |
|
Дети 1 месяц |
Вторая вакцинация против вирусного гепатита B |
|
Дети 2 месяца |
Третья вакцинация против вирусного гепатита B (группы риска) |
|
Первая вакцинация против пневмококковой инфекции |
|
Дети 3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка |
|
Первая вакцинация против полиомиелита |
|
Первая вакцинация против гемофильной инфекции (группы риска) |
|
Дети 4,5 месяцев |
Вторая вакцинация против дифтерии, коклюша, столбняка |
|
Вторая вакцинация против гемофильной инфекции (группы риска) |
|
Вторая вакцинация против полиомиелита |
|
Вторая вакцинация против пневмококковой инфекции |
|
Дети 6 месяцев |
Третья вакцинация против дифтерии, коклюша, столбняка |
|
Третья вакцинация против вирусного гепатита B |
|
Третья вакцинация против полиомиелита |
|
Третья вакцинация против гемофильной инфекции (группа риска) |
|
Дети 12 месяцев |
Вакцинация против кори, краснухи, эпидемического паротита |
|
Четвертая вакцинация против вирусного гепатита B (группы риска) |
|
Дети 15 месяцев |
Ревакцинация против пневмококковой инфекции |
|
Дети 18 месяцев |
Первая ревакцинация против полиомиелита |
|
Первая ревакцинация против дифтерии, коклюша, столбняка |
|
Ревакцинация против гемофильной инфекции (группы риска) |
|
Дети 20 месяцев |
Вторая ревакцинация против полиомиелита |
|
Дети 6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита |
|
Дети 6 - 7 лет |
Вторая ревакцинация против дифтерии, столбняка |
|
Ревакцинация против туберкулеза |
|
Дети 14 лет |
Третья ревакцинация против дифтерии, столбняка |
|
Третья ревакцинация против полиомиелита |
|
Взрослые от 18 лет |
Ревакцинация против дифтерии, столбняка - каждые 10 лет от момента последней ревакцинации |
|
Дети от 1 года до 18 лет, взрослые от 18 до 55 лет, не привитые ранее |
Вакцинация против вирусного гепатита B |
|
Дети от 1 года до 18 лет, женщины от 18 до 25 лет (включительно),
не болевшие, не привитые, привитые однократно против краснухи,
не имеющие сведений о прививках против краснухи |
Вакцинация против краснухи |
|
Дети от 1 года до 18 лет включительно и взрослые в возрасте
до 35 лет (включительно), не болевшие, не привитые,
привитые однократно, не имеющие сведений о прививках против кори |
Вакцинация против кори |
|
Дети с 6 месяцев, учащиеся 1 - 11 классов;
обучающиеся в профессиональных образовательных организациях и
образовательных организациях высшего образования;
взрослые, работающие по отдельным профессиям и должностям
(работники медицинских и образовательных организаций,
транспорта, коммунальной сферы); беременные женщины;
взрослые старше 60 лет; лица, подлежащие призыву на военную службу;
лица с хроническими заболеваниями, в том числе с заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением |
Вакцинация против гриппа |
10 мифов о прививках
Да, успехи современной иммунопрофилактики играют на руку антипрививочным движениям. Натуральная оспа – полная ликвидация инфекции, полиомиелит – большинство стран ликвидировали дикий полиовирус на своих территориях, дифтерия, столбняк, эпидемический паротит, корь, краснуха – единичная заболеваемость. Резонный вопрос: зачем прививать, если вероятность заражения минимальна? Характерная для человека реакция на попытку защитить его от того, с чем он еще не столкнулся (пока гром не грянет…).
Но (!) вряд ли нужно убеждать в необходимости прививки против гепатита В человека, у которого результаты обследования показали наличие вируса в организме, или против ветряной оспы - маму ребенка с ветряночным энцефалитом. То есть, до заболевания люди не хотят защищать себя, а после заболевания – делать прививки уже поздно. Ситуация опасна хотя бы потому, что ребенок рискует переболеть всеми инфекциями до тех пор, пока мама не убедится, что вокруг есть и туберкулез, и гепатит В, и коклюш, и столбняк.
К сведению:
- Полиомиелит регистрируется регулярно в Пакистане, Нигерии, Афганистане; вспышки 2014 года – Сирия, Камеруне, Ирак; из проб внешней среды полиовирус выделен в Израиле, Бразилии.
- В 2013 году в мире произошло 145 700 случаев смерти от кори.
- Приблизительно 780 000 человек умирают ежегодно от вирусного гепатита В — 650 000 от цирроза и рака печени в результате хронической инфекции и еще 130 000 от острого гепатита В.
- Пневмония является главной инфекционной причиной смертности детей во всем мире (15% всех случаев смерти среди детей до 5 лет). В 2013 году от пневмонии умерли 935 тысяч детей в возрасте до 5 лет.
Миф второй: Прививка не защищает на 100% - лучше переболеть!
Этот факт относительно разных инфекций можно прокомментировать следующим образом:
- при заболевании дифтерией, столбняком, туберкулезом иммунитет не формируется, либо его уровень не достаточен для защиты от повторного заболевания
- после полиомиелита формируется иммунитет, но только к одному из трех возможных типов, а дети остаются 100% инвалидами
- после ветряной оспы вырабатывается стойкий пожизненный иммунитет, но возможны тяжелые осложнения (энцефалиты, артриты, пневмонии и т.д.), снижение иммунитета (частые ОРВИ, обострения хронических заболеваний, присоединение вторичных инфекций), а также рецидивы во взрослом возрасте в виде опоясывающего лишая
- прививка от туберкулеза призвана предотвратить не заражение, а тяжелые, генерализованные формы у детей
- от гриппа и пневмококковой инфекции регистрируются летальные случаи, заболеваемость гриппом и пневмониями в детских организованных коллективах в 4-5 раз выше, чем среди неорганизованных детей
- корь, краснуха и эпидемический паротит формируют стойкий иммунитет, но грозность осложнений, которые они таят, а также заболеваемость среди взрослых, выводит их из категории банальных «детских» инфекций.
Миф третий: Если уж прививать, то не сразу от многих болезней, а по одной (разделять), чтоб не перегружать иммунную систему
Как раз с точки зрения иммунной системы это не обосновано. Вокруг человека постоянно находятся сотни тысяч антигенов, часть из них является новыми. Тем не менее люди живут и адаптируется к ним. Введение поливалентных (несколько составляющих) вакцин не напрягает иммунную систему больше, чем однокомпонентные вакцины, т.к. иммунитет всех их воспринимает одинаково. Доказано в многочисленных клинических исследованиях, что увеличение количества компонентов в вакцине не изменяет частоту побочных эффектов.
Кроме того, современные вакцины содержат даже не ослабленные или убитые микробы, а их фрагменты, что позволяет снизить способность вакцин вызывать побочные эффекты.
А вот положительные стороны у поливакцин есть:
- во-первых, один укол лучше двух-трех
- во-вторых, в вакцины, кроме основных компонентов, могут входить еще сорбенты и консерванты. Хоть их количество и мало, но люди, поедая колбасу, состоящую из химикатов, очень переживают по поводу состава вакцин. Так вот, использование поливалентных вакцин позволяет уменьшить и количество вспомогательных веществ.
Миф четвертый: Ребенок на грудном вскармливании защищен материнскими антителами.
Да, с молоком передаются антитела, но не все и с течением времени их количество уменьшается. Мама может передать антитела против тех болезней, которые она перенесла в прошлом или тех, против которых она была привита. Факт в том, что эти антитела быстро разрушаются и ребенок остается без защиты к 6-12 месяцам. Вакцинация не заменяет защиту материнского молока, а дополняет её, формируя у ребенка собственный иммунитет. Национальные календари есть во всех развитых странах и сроки начала иммунизации в них как раз обоснованы угасанием иммунитета, передаваемого матерью. А теперь представьте, что многие молодые мамочки заблаговременно перестают прививаться, чтобы родить здоровое чадо, соответственно уже ничего и не могут передать своим детям. Антитела к коклюшу не передаются по причине давности вакцинации.
Миф пятый: Прививки приводят к аутизму.
Статья Эндрю Уэйкфилда, опубликованная в журнале «Lancet» в 1998 году, вызвала громкий скандал и привела к массовому отказу населения Великобритании от вакцинации. В результате своего исследования Уэйкфилд пришел к заключению о связи прививок комбинированной вакциной от кори, краснухи и свинки (MMR) со значительным увеличением риска развития аутизма и тяжелых заболеваний кишечника. Позже он признал факты незаконного привлечения детей к исследованиям, а «Lancet» в 2004 году официально признал решение о публикации статьи Уэйкфилда ошибочным.
Никто уже и не помнит источника слухов, но они активно поддерживаются антипрививочными движениями.
Миф шестой: Жизнь человека в руках Божиих и прививки не нужны: если Бог попустит заболевание, то оно в любом случае произойдет, а если не будет Божией воли, то и вакцинация не нужна.
«Церковь никогда не благословляла отказ от медицинской помощи или вакцинации! Люди, утверждающие это, вводят в заблуждение общество!" – сообщается в заявлении на сайте Сыктывкарской и Воркутинской епархии. "Агитационная антипрививочная компания с таким размахом развернутая в интернете, проводится людьми, которых иначе как врагами России назвать нельзя. Подобные призывы являются сознательной ложью… А отцом и вдохновителем лжи, по учению Православной Церкви, является никто иной, как диавол".
"Необходимо всегда помнить о том, что только благодаря вакцинации побеждены многие общественно опасные заболевания, грозившие человечеству поголовным вымиранием… Помните, что отказ от обязательных прививок своему ребенку - это преступление против его здоровья! Пусть каждая мать, которая отказывается от защиты жизни и здоровья ребенка знает о том, что она совершает тяжкий грех", - говорится в заявлении.
И это заявление (не единственное от официальных представителей церкви) подтверждается Ветхим заветом: "Почитай врача честью по надобности в нем, ибо Господь создал его, и от Вышнего - врачевание... Господь создал из земли врачевства, и благоразумный человек не будет пренебрегать ими… Для того Он и дал людям знание, чтобы прославляли Его в чудных делах Его: ими он врачует человека и уничтожает болезнь его" (Сир. 38:1-2, 4,6-7).
Миф седьмой: Как делать прививки, если представители здравоохранения считают вакцины вредными?
Все сообщения антипрививочного толка ссылаются на Червонскую Г.П., наделяя её всевозможными регалиями. Однако, известно, что в 1970 году она защитила диссертацию на соискание учёной степени кандидата биологических наук по теме «Изучение хронической вирусной инфекции в культурах клеток J98 и L» и не более того. Она в прошлом действительно вирусолог и сотрудник научно-исследовательских институтов. Но на данный момент Червонская не является членом медицинских сообществ, сотрудником научных институтов или органов исполнительной власти в области здравоохранения. С конца 1980-х годов публикации Червонской в реферируемых научных журналах прекратились. Все её лекции и книги платные, поэтому не такая уж она идейная и неплохо наживается, распространяя свои идеи и обвиняя в наживе всех кроме нее (государство, фармкомпании и т.п.).
Кстати говоря, сама Червонская не отрицает необходимость и пользу вакцинации, а, как сказано на её сайте, выступает за грамотный подход к вакцинопрофилактике, индивидуальный подход к вакцинации каждого конкретного ребенка, против единого календаря прививок "для всех подряд", за контроль за качеством вакцин.
Однако, само антипрививочное движение вышло за рамки идей Черовонской. Наличие видеороликов, модерируемых сайтов, форумов, различной литературы свидетельствует о неплохом финансировании данной работы. Здесь можно антипрививочников обвинить в геноциде населения России, т.к. при возврате к естественному отбору во времена эпидемий может произойти значительный демографический спад. Раньше в семьях рождалось по 5-15 детей, часть из которых умирала от инфекций. Сейчас на 1 женщину детородного возраста приходится 0,9 ребенка. Кому выгодны наши смерти?!
Миф восьмой: У детей с различными хроническими заболеваниями, часто болеющих детей иммунитет слабый, зачем еще дополнительно его напрягать прививками?
Люди с хроническими заболеваниями могут иметь признаки подавления или дисбаланса иммунитета. Таким образом, они становятся более подвержены заражению инфекционными заболеваниями, повышается вероятность тяжелого течения, развития осложнений. Как правило, у лиц с хронической патологией ограниченный выбор применяемых медикаментов (жаропонижающих, антибиотиков и т.д.).
Это группа является обязательной для вакцинации при условии контроля со стороны профильного специалиста, для часто болеющих детей – предварительное обследование на «скрытые» инфекции.
А вообще у детей иммунитет не слабый, он – неразвитый. Иммунизация позволяет его развить в части защиты от некоторых инфекций. Эффективность и стойкость иммунитета, выработанного в детстве, гораздо больше, чем у взрослых. Кроме того, мы живем не в стерильном мире, стоит наверно познакомить иммунитет с «липовыми» микробами, чем ждать, когда «дикие» попадут в организм.
Миф девятый: В вакцинах ртуть, формальдегид – они отравляют организм ребенка, вызывает повреждения нервной системы, аллергизацию
В вакцинах не ртуть, а мертиолят (тимеросал) — органическое соединение ртути.
Мертиолят и формальдегид, их заменители используются в качестве консерванта не только в вакцинах, но и добавляются в мыло, офтальмологические, косметологические продукты, назальные спреи, косметику и т.п.
Концентрация в 1 дозе вакцины может быть формальдегида - 12,5мкг, мертиолята -0,05- 0,025мг. Смертельными считаются дозы: 10—50 г 40 % водного раствора формальдегида, 66 мг мертиолята на 1кг массы тела. Так что, если попробовать съесть несколько килограмм соли вместо положенных 4-15 грамм в день, тоже полезного будет мало.
И, тем не менее, сокращается количество вакцин, в которых используются подобные консерванты. Для вакцинации детей первого года жизни против гриппа и гепатита В поступают федеральные вакцины без консервантов.
Миф десятый: Живые вакцины опасны
Живые вакцины обладают рядом существенных преимуществ перед инактивированными вакцинами:
- создают высокую напряженность и длительность иммунитета в более короткий срок, так как в организме вакцинные штаммы размножаются, вызывая развитие вакцинной реакции, сходной с естественным постинфекционным процессом, происходит активация всех компонентов иммунной системы, стимулируется общий (системный) и местный ответ;
- требуются меньшие прививочные дозы и более редкое введение (как правило);
- возможное применение их не только в инъекциях, но и путем проглатывания (перорально) или закапывания в нос (интраназально), что важно для маленьких детей и при совмещении нескольких прививок;
- для полиомиелитной вакцины – создание дополнительного барьера в кишечнике.
Отрицательные стороны живых вакцин:
- в ряде случаев – повышенная реактогенность, из-за наличия цельных клеток микроорганизмов
-очень чувствительны к хранению
- возможность развития заболевания у вакцинируемого или контактных неиммунных лиц. Поэтому живые вакцины не вводят лицам с иммунодефицитом, а также разобщают детей привитых живой полиомиелитной вакциной и непривитых на 60 дней.
Каким был бы мир без вакцин сегодня?
Не будь прививок, современные родители должны были бы быть готовыми к тому, что:
- при заражении туберкулезом в 38% случаев ребенок умрет;
- при заражении дифтерией у взрослых в 20% случаев наступит летальный исход, а у детей в – 10% случаев;
- вероятность смерти в случае заражения столбняком – 17-25% (при современных методах лечения), а среди новорожденных летальность достигает 95%;
- в случае заболевания коклюшем в одном из десяти случаев ребенок получит осложнения в виде воспаления легких, в двадцати случаях из тысячи – судороги, в четырёх случаях из тысячи – поражение головного мозга (энцефалопатию);
- вероятность получить осложнения в случае заболеванием кори составляет 30%. Это – слепота, энцефалит, диарея, тяжёлые инфекции дыхательных путей. В одном случае из тысячи ребенок получает осложнение в виде энцефалита;
- в России в 16,9 на 100 000 случаев ребенок в возрасте 0-5 лет может заболеть Хиб-менингитом (гемофильная инфекция), а летальность при этом заболевании составляет 15-20%;
- наиболее опасное осложнение при заболевании краснухой – краснушный (наподобие коревого) энцефалит (воспаление мозга) – возникает в одном из пяти тысяч случаев;
- в 90% случаев при заболевании краснухой во время беременности вирус будет передан будущему ребенку, и он получит синдром врожденной краснухи на всю оставшуюся жизнь;
- в 15% случаев при заболевании краснухой во время беременности существует угроза выкидыша и рождения мертвого ребенка;
- риск заразиться гепатитом В на протяжении жизни для каждого из нас составляет 20-60%;
- вероятность полного выздоровления от хронического гепатита В очень невысока — около 10%;
- хронический гепатит В развивается у 80-90% детей, инфицированных в течение первого года жизни, и у 30-50% детей, инфицированных в возрасте до шести лет;
- в одном из 200 случаев инфицирования полиомиелитом развивается необратимый паралич (обычно ног). 5-10% из числа таких парализованных людей умирают из-за наступающего паралича дыхательных мышц;
- у 20-30% заболевших свинкой мальчиков-подростков и взрослых мужчин воспаляются яички (орхит), у девушек и женщин в 5% случаев вирус эпидемического паротита поражает яичники (оофорит). Оба эти осложнения могут стать причиной бесплодия;
- в 4% случаев заболевания паротитом ребенок получит осложнение в виде панкреатита;
- вирус эпидемического паротита может вызвать воспаление оболочек головного мозга (менингит) у 1 из 200-5000 заболевших, очень редко в процесс вовлекается ткань головного мозга, и тогда развивается паротитный энцефалит (воспаление оболочек и вещества головного мозга);
- приобретенная нейросенсорная глухота, вызванная паротитом, является одной из основных причин глухоты в детстве, которая проявляется у 5 на 100 000 больных паротитом;
- осложнения ветряной оспы возникают с частотой 5-6% и служат поводом для госпитализации. 30% осложнений – это неврологические заболевания, 20% – пневмонии и бронхиты, 45% – местные осложнения, сопровождающиеся образованием рубцов на коже;
- смертность от ветряной оспы – 1 на 60 000 случаев;
- у 10-20% переболевших вирус ветряной оспы пожизненно остается в нервных ганглиях и в дальнейшем вызывает другое заболевание, которое может проявиться в более старшем возрасте – опоясывающий лишай или герпес;
- около 8 на 100 тыс. детей в возрасте до 5 лет при инфицировании пневмококком получат осложнение в виде пневмококкового менингита. Около 83% случаев пневмококкового менингита наблюдаются среди детей в возрасте младше 2-х лет;
- от 8,7% до 52% случаев пневмонии, возникшей от заражения пневмококком, наблюдается среди младенцев в возрасте младше 6 месяцев;
Не забудьте своевременно сделать прививку себе и своим детям!
Главный специалист-эксперт ТО Управления Роспотребнадзора
По Нижегородской области Титоренко Н.П.
Основные инфекционные заболевания, управляемые средствами специфической профилактики (вакцинами, иммуноглобулинами).
Общие факты:
· Иммунизация позволяет предотвращать заболеваемость, инвалидность и смерть от следующих болезней: гепатиты А и В, корь, коклюш, пневмония, полиомиелит, краснуха, эпидемический паротит, столбняк, туберкулез, рак шейки матки, дифтерия, ротавирусная диарея, грипп, ветряная оспа, бешенство, клещевой энцефалит, желтая лихорадка, гемофильная и менингококковая инфекция, инфекция, туляремия, лептоспироз, чума, холера, бруцеллез, сибирская язва, Ку-лихорадка, брюшной тиф, дизентерия Зонне.
· Глобальный уровень охвата основными прививками держится на стабильном уровне - около 86% привиты против коклюша, дифтерии, столбняка, полиомиелита.
· Уровни использования новых вакцин возрастают.
· В настоящее время иммунизация позволяет предотвращать ежегодно от 2 до 3 миллионов случаев смерти от дифтерии, столбняка, коклюша и кори.
· Порядка 18,7 миллиона детей грудного возраста в мире все еще не получают основных вакцин.
Основные направления создаваемых вакцин:
· расширение спектра вакциноуправляемых инфекций
· создание комплексных вакцин, формирующих защиту одновременно против нескольких инфекций
· использование новых методов (снижение доз консервантов, антигенов, использование иммуностимуляторов, современных носителей, повышение степени очистки и т.п.).
Некоторые факты по вакциноуправляемым инфекциям:
Туберкулез имеет много форм, и зачастую его очень трудно выявить. Человек может встретиться с туберкулезной инфекцией в любом возрасте. Риск развития заболевания значительно выше у детей до трехлетнего возраста и у пожилых людей, а также у лиц с ослабленной иммунной системой (например, больные ВИЧ/СПИД). Вакцинация против туберкулеза не защищает от заражения возбудителем туберкулеза, но она реально защищает от перехода скрытой инфекции в явную болезнь (примерно у 70% привитых), и практически на 100% защищает деток от тяжелых форм туберкулеза: туберкулезного менингита, туберкулеза костей и суставов, тяжелых форм туберкулеза легких.
Дифтерия - тяжесть болезни обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка. При заболевании может развиться миокардит с нарушением ритма сердца и сердечной недостаточностью, а также отек дыхательных путей со смертельным исходом. В России регистрируются единичные случаи заболевания, но коринебактерии дифтерии циркулируют среди здоровых носителей. Проявление заболевания среди населения сдерживается высокими охватами профилактическими прививками (более 95%).
Коклюш проявляется «лающим» кашлем в течение 4-8 недель. Это заболевание наиболее опасно для детей первого года жизни. Иммунитет от матери ребенку не передается. Самым распространенным из них, и наиболее частой причиной смертельных исходов, является бактериальная пневмония. Могут также появиться судороги и припадки. В основном это связано с недостатком кислорода в головном мозге во время приступов кашля или с действием бактериальных токсинов.
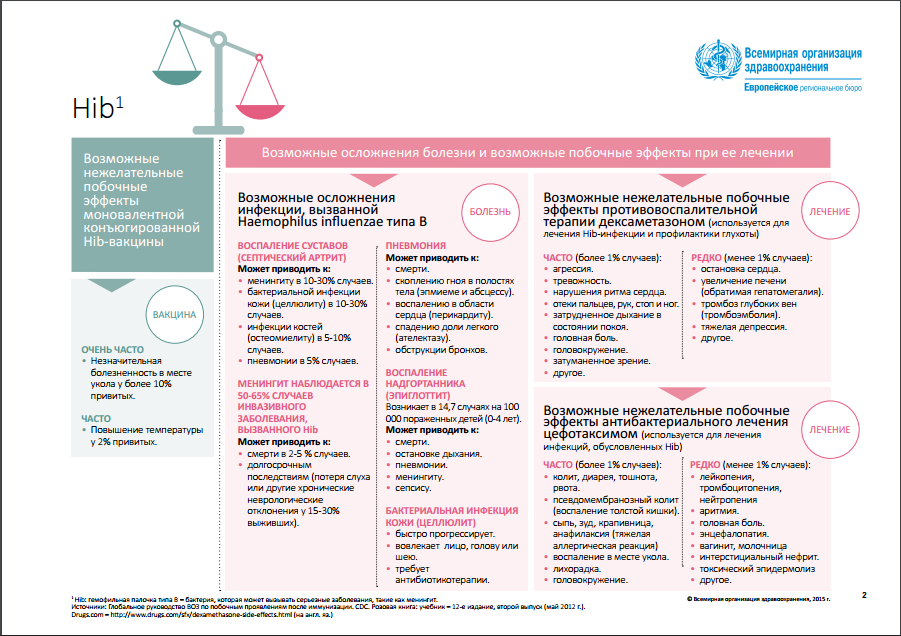
Гемофильная инфекция (Haemophilus influenza типа b) вызывает развитие ОРЗ, бронхитов, отитов, является одной из ведущих причин менингита и пневмонии среди детей до 5 лет. При этом до 80% выделенных штаммов устойчивы к традиционно применяемым в России антибиотикам. Частота тяжелых, калечащих осложнений после перенесенной инфекции достигает 40%, а летальность составляет 15%. В дошкольных учреждениях 40% детей являются носителями гемофильной палочки. К концу 2014 года вакцина против Hib была введена в 192 странах.
Гепатит B является вирусной инфекцией, поражающей печень. Считается, что около 5% всего населения Земли являются носителями HbsАg (маркера данной инфекции). Передача вируса в результате случайных половых связей без презерватива, внутривенном введение наркотиков, при пользовании чужими предметами личной гигиены (маникюрные, педикюрные принадлежности, бритвенные приборы, проведение пирсинга, тату), также происходит от матери ребенку во время беременности или в родах. Часто ВГВ протекает бессимптомно и заканчивается циррозом или раком печени. К концу 2014 года вакцина против гепатита B была введена на общенациональном уровне в 184 странах.
Вирус папилломы человека (вирус рака шейки матки)— самая распространенная вирусная инфекция половых путей, может вызывать рак шейки матки и другие типы рака, а также остроконечные кондиломы у мужчин и женщин. Вирус очень легко передается от человека к человеку, к 50 годам восемь женщин из десяти являются носителями вируса папилломы.
Присутствие вируса повышает риск развития предраковых состояний в шестьдесят раз. К концу 2014 года вакцина против вируса папилломы человека была введена в 63 странах.
Корь является высоко контагиозной болезнью, заразиться можно даже зайдя в помещение, где несколько часов назад находился больной. Корь протекает с высокой температурой, может осложниться тяжелой пневмонией, слепотой, энцефалитом, вплоть до летального исхода. К концу 2014 года 85% детей в возрасте до двух лет получили одну дозу коревой вакцины, а 154 страны включили вторую дозу вакцины в качестве составной части в программы регулярной иммунизации.
Эпидемический паротит (свинка) – высоко контагиозное заболевание, протекает как правило легко, сопровождается болезненным опуханием околоушных желез, головными и мышечными болями. Опасен осложнениями: менингит, потеря слуха, бесплодие. К концу 2014 года вакцина против паротита была введена на общенациональном уровне в 121 стране.
Пневмококковая инфекция – широкий спектр заболеваний, вызываемых различными типами пневмококков, включая пневмонию, менингит, сепсис, средний отит, синусит, бронхит. К концу 2014 года пневмококковая вакцина была введена в 117 странах, и охват иммунизацией достиг 31%.
Полиомиелит – контагиозная инфекция, которая в 100% приводит к необратимому параличу, до 10% умирает от паралича дыхательных мышц. В 2014 году 86% детей грудного возраста в мире получили три дозы полиовакцины. Передача полиомиелита остановлена во всех странах, кроме двух— Афганистана и Пакистана. До тех пор, пока полиомиелит не будет полностью ликвидирован, все страны будут подвергаться риску возврата эпидемий. Не стоит вывозить непривитых детей из РФ. Также риску заболевания в течение 2 мес. подвергаются непривитые дети, контактирующие в детском учреждении, в семье с детьми, привитыми живой полиомиелитной вакциной, достаточно широко применяемой как в РФ, так и за рубежом.
Ротавирусы являются самой распространенной причиной тяжелых диарейных заболеваний среди детей раннего возраста во всем мире. К концу 2014 года ротавирусная вакцина была введена в 74 странах, и охват этой вакциной достиг 19%.
Краснуха протекает обычно у детей в легкой форме. Осложнения после краснухи чаще возникают у взрослых, приблизительно у 70% женщин, перенесших краснуху, развивается артрит, редко - энцефалит. У детей могут появиться проблемы нарушения свертываемости крови. Опасна краснуха при инфицировании плода на ранних сроках беременности – это может приводить к смерти плода или синдрому врожденной краснухи с поражением мозга, сердца, глаз и ушей. К концу 2014 года вакцина против краснухи была введена на общенациональном уровне в 140 странах.
Столбняк вызывает токсин бактерий, размножающихся в грязных ранах, плохо обработанной пуповине. Сильные мышечные судороги и конвульсии могут приводить к серьезным последствиям и смерти. К концу 2014 года профилактика столбняка была введена в 103 странах. В результате иммунизации было защищено около 83% новорожденных детей.
Родителям о прививках.
Прививки предназначены для того, чтобы познакомить организм с микробами и сформировать иммунитет против болезни. Порядок проведения прививок в России регламентирован приказом Министерства здравоохранения РФ от 21 марта 2014 г. N 125н.
Перед тем, как сделать прививку малышу, обязательно сообщите врачу следующую информацию о ребенке:
- наличие аллергических реакций, судорог
- наследственные, врожденные и хронические заболевания, частоте ОРВИ, перенесенных заболеваниях с рождения
- состояние здоровья за последний месяц, оперативные вмешательства, принимаемые лекарства, введение иммуноглобулина и других препаратов крови
- контакт с инфекционным больным
- проведенные ранее прививки и реакции на них.
Здоровые дети проходят обследование (осмотр специалистов и лабораторные исследования) перед первичными комплексами вакцинации в рамках диспансеризации детей до 1 года. Прививают детей только с учетом вышеуказанной информации, полученной от родителей, жалоб и самочувствия на текущий момент, при необходимости проводятся лабораторные исследования и консультации специалистов.
На вакцинацию в поликлинику желательно приходить двум взрослым (один - с ребенком гуляет на улице, второй - оформляет документы, ожидает очередь). В день прививки необходимо:
- избегать контакта с любыми лицами, которые не входят в близкий круг, переохлаждения или перегрева ребенка, посещения бассейна
- вводить новые продукты в питание ребенка, давать аллергенные продукты.
Жаропонижающие и противоаллергические препараты назначаются врачом при необходимости. Принимать какие-либо препараты до прививки здоровому ребенку не целесообразно, так как может ухудшиться иммунный ответ.
Проводятся прививки только с письменного согласия родителей (или иных представителей). Отказ также должен быть оформлен письменно. Подписывая согласие или отказ, Вы должны понимать против каких инфекций и какими препаратами ребенок должен быть привит.
Стоит отложить прививку, если:
- на улице стоит сильная жара
- вы планируете уехать за пределы области в ближайшие в 2-3 недели или только прибыли с других территорий за последние 2 недели
- в окружении ребенка есть инфекционные больные, в том числе с ОРВИ.
Противопоказаниями к проведению прививок являются:
- повышенная температура тела, любые проявления острого или обострения хронического заболевания
- большой приступ судорог (отвод на 1 месяц)
- иммунодефицитные состояния (ВИЧ, онкологические заболевания) – для живых вакцин (БЦЖ, против кори, краснухи, паротита, оральная полиомиелитная)
- прием иммуносупрессивных препаратов, лучевая терапия (отвод на 6 мес от окончания приема больших доз гормонов, цитостатиков и др.)
- подтвержденная аллергологическими тестами реакция на куриный белок (против гриппа, импортных вакцин против кори, краснухи, паротита), дрожжи (против гепатит В)
- прогрессирующие заболевания нервной системы, судороги без температуры – для АКДС
- тяжелая аллергия на предыдущее введение конкретной вакцины (постоянный отвод)
- уровень гемоглобина в крови ниже 90-95 г/л
- вес ребенка менее 2000 г, рубец на вакцинацию – БЦЖ
- аллергия на такие антибиотики как гентамицин, канамицин, амикацин и т.п. аминогликозиды (против гриппа, кори, краснухи, паротита)
- при постановке диагноза вираж туберкулиновых проб, тубинфицирование (отвод на 6 мес от постановки диагноза)
- введение иммуноглобулина и препаратов крови (отвод на разные сроки в зависимости от препарата)
- контакт с больными инфекционными заболеваниями.
В случае ухудшения здоровья в поствакцинальном периоде необходимо срочно обратиться к своему врачу. Категорически запрещается натирать, массировать, ставить компрессы в месте введения вакцины.
Не отказывайте своим детям в праве на жизнь и здоровье!
Полезно знать
Каждый год в апреле проводится Европейская неделя иммунизации (ЕНИ) с целью повышения осведомленности населения и поддержания набранных темпов работы по борьбе с болезнями, предупреждаемыми с помощью вакцин.
ЕНИ-2016г. будет проводиться 24–30 апреля.
Глобальная тема: устранение пробелов иммунизации.
В соответствии со стратегическим планом ВОЗ к концу 2015 года планировалось обеспечить элиминацию кори/краснухи во всех 6 регионах мира, а к 2020 году ликвидировать корь как минимум в 5 регионах ВОЗ. Однако, с конца 2013 года, в большинстве регионов мира наблюдался рост заболеваемости корью. В 2013 году в Европейском регионе зарегистрировано более 30 тыс. случаев кори. В 2014 году число случаев кори в Европейском регионе снизилось по сравнению с 2013г. в 2 раза. Заболеваемость продолжала регистрироваться в России, Германии, Грузии, Казахстане, Кыргызстане. В РФ В 2014 году было зарегистрировано более 4 тысяч случаев кори, в том числе – в Нижегородской области зарегистрировано 19 случаев кори. В 2015 году заболеваемость корью снижена в РФ более, чем в 5 раз к уровню 2014 года, в Нижегородской области – корь снизилась в 9,5 раза, зарегистрировано 2 случая кори на территории г. Н.Новгорода. В Канавинском районе корь в 2015году не регистрировалась.
Корь и сегодня продолжает оставаться серьезным заболеванием и нередко приводит к летальным исходам. Сохраняющееся в текущем году в ряде регионов страны эпиднеблагополучие по кори свидетельствует о наличии существенной прослойки восприимчивого населения, особенно среди взрослых в возрасте 20- 29 лет, а также детей преимущественно первых лет жизни, как следствие пробелов в их иммунизации. Правительством РФ поддержало предложение Роспотребнадзора о пролонгации возраста иммунизации против кори населения из групп риска с 35 лет до 55 лет.
В период применения вакцин против краснухи повсеместно снизилась заболеваемость. В РФ в 2014 году выявлено 49 случаев краснухи, в 2015 году - 20 случаев. В Нижегородской области в 2014-2015г.г. краснуха не регистрировалась.
Серьезные проблемы краснуха вызывает у беременных женщин – в большинстве случаев болезнь вызывает гибель плода или врожденные пороки развития, известные как синдром врожденной краснухи (СВК). По оценкам, в мире ежегодно рождается 110 000 детей с СВК. Человек является единственным известным носителем вируса краснухи, поэтому вакцинация дает возможность снижения показателей распространенности заболевания в мире.
Титоренко Н.П. главный специалист-эксперт ТО Управления Роспотребнадзора по Нижегородской области.
Принцип вакцинации
Широчайшее распространение инфекционных заболеваний во все времена не только приводило к гибели многих миллионов людей, но и было основной причиной малой продолжительности жизни человека. С тех пор, как 219 лет назад Э. Дженнер сделал первые прививки от оспы, в мире не существует более эффективного способа предотвращать инфекционные болезни, чем профилактические прививки, иначе называемые вакцинацией (иммунизацией).
Сразу после рождения человек соприкасается с огромным количеством микроорганизмов. Чтобы противостоять им, организм "включает" механизмы естественного иммунитета, который начинает формироваться еще в утробе матери и устанавливается в первые годы жизни. Часть микроорганизмов не могут преодолеть этот барьер и поэтому не опасны для здорового организма.
Другая часть микроорганизмов не может быть остановлена этой преградой и, проникая в организм человека, вызывает заболевание и начинает битву с организмом. Исход этой схватки не всегда можно предугадать... Если организм все же окажется сильнее вируса или микроба, то болезнь будет подавлена, а в организме появится информация о способах борьбы с ними – специфический (приобретенный) иммунитет. Правда, в самой первой схватке организму могут быть нанесены серьезные повреждения - осложнения, иногда напоминающие о себе всю оставшуюся жизнь. При повторной встрече с вирусом приобретенный иммунитет уже будет иметь информацию о методах борьбы с ним и сможет без особых усилий будет защитить организм.
Смысл вакцинации заключается в том, что в организм человека вводятся вакцины – ослабленные или убитые возбудители различных инфекций (или искусственно синтезированные белки, которые идентичны белкам возбудителя).
Вся вакцинопрофилактика основана на существовании феномена иммунологической памяти. Благодаря ей удается искусственно формировать длительный, иногда пожизненный антиинфекционный иммунитет.
Иммунологическая память– способность организма давать ускоренную иммунологическую реакцию на повторное введение антигена.
После введения вакцины появляются защитные специфические антитела (иммуноглобулины). Они обнаруживаются не сразу, а только на 5-7 день, затем их количество быстро нарастает к 10-12 дню, и максимально – к 20-22 дню. Затем число специфических антител убывает и через несколько месяцев не обнаруживается совсем или обнаруживается в низких титрах.
Но иммунологическая память сохраняется, если возбудитель проникает вторично, то антитела появляются гораздо быстрее – уже через 1-2 дня – и в большем количестве, чем при первичном ответе.
Некоторые вакцины создают иммунитет с первого раза, другие приходится вводить повторно. Так называемая ревакцинация — мероприятие, направленное на поддержание иммунитета, выработанного предыдущими прививками.
Вакцины стимулируют иммунную систему в той же степени, что и сам инфекционный агент, и потенциально могут дать более эффективную защиту против определенных патогенов. Наиболее важно, что защита, обусловленная вакцинацией, помогает миновать развитие осложнений, связанных с течением подобного заболевания. Польза вакцинации намного превышает этот показатель при развитии заболеваний, предупреждаемых вакцинацией.
Главный специалист-эксперт ТО Управления Роспотребнадзора
По Нижегородской области Титоренко Н.П.
Профилактика гриппа
Заболеванию гриппом подвержены все возрастные группы. Особую опасность грипп представляет для детей раннего возраста, пожилых людей и лиц, имеющих хронические заболевания. По данным ВОЗ, 80% летальных исходов от гриппа и его осложнений приходится на лиц, относящихся к этим группам населения. Грипп отягощает течение хронических болезней, особенно сердечно-сосудистой и бронхо-легочной систем. Отсроченная смертность (через несколько дней или недель после болезни) у лиц пожилого возраста связана с инфарктом и инсультом. Летальность от гриппа у больных с хроническими обструктивными болезнями легких составляет 30% в сравнении с 0,1% у здоровых (в 300 раз выше!).
Вакцинация является наиболее эффективным средством профилактики гриппа, как и многих других инфекционных болезней. Человечество пока не придумало более эффективного профилактического средства, способного защитить каждого и общество в целом. Доказано, что вакцинация против гриппа эффективна как среди детей так и взрослых, пожилых, лиц с хроническими заболеваниями. У лиц с хроническими болезнями сердца и легких вакцинация снижает летальность на 28%, риск инфаркта миокарда у лиц с хр. заболеваниями сердца снижается у вакцинированных на 50%, риск инсульта на 24%.
При совпадении антигенной структуры вакцинного и циркулирующего вирусов гриппа вакцинация может предотвратить заболевание гриппом у 80-90% детей и взрослых. В случае, если болезнь все-таки развивается, у иммунизированных против гриппа течение болезни чаще всего протекает значительно легче и со значительно меньшим числом осложнений.
Коррекция состава противогриппозной вакцины проводится ежегодно специалистами ВОЗ с учетом циркуляции штаммов вируса гриппа в мире. Для этого ведется глобальный вирусологический надзор, который выполняется более чем в 100 центрах ВОЗ в разных странах мира (в том числе и в России).
В России зарегистрированы и разрешены к применению как отечественные, так и зарубежные вакцины. Вакцины против гриппа отечественного производства: живая гриппозная вакцина Ультравак, инактивированная гриппозная вакцина цельновирионная Грипповак и полимер-субъединичные инактивированные гриппозные вакцины (Гриппол и Гриппол плюс), Совигрипп, Ультрикс. Ряд гриппозных вакцин зарубежного производства: сплит-вакцины Флюваксин, Бегривак, Ваксигрипп и Флюарикс, субъединичные гриппозные вакцины Инфлювак и Агриппал S1.
Гриппозная полимер-субъединичная вакцина «Гриппол плюс» формирует в организме специфический иммунитет против гриппа и повышает неспецифическую резистентность организма к другим инфекциям за счёт присутствия в препарате водорастворимого полимерного иммуномодулятора полиоксидония, обладающего широким спектром иммунофармакологического действия.
Прививки против гриппа включены в национальный календарь профилактических прививок приказом Минздрава России от 21.03.2014 № 125н "Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям". Контингенты, подлежащие иммунизации против гриппа в РФ это дети с 6-ти месяцев; учащиеся 1-11 классов; студенты высших профессиональных и средних профессиональных учебных заведений; взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.)и лица, подлежащие призыву на военную службу. Особую группу составляют взрослые старше 60 лет, беременные женщины и лица с хроническими заболеваниями.
Закупка вакцины против гриппа производится за счет федерального бюджета (в соответствии с календарем прививок) и за счет предприятий и работодателей. Однако по статистическим данным охват профилактическими прививками против гриппа в России ежегодно колеблется около 30% (в группах риска до 70%).
Помните, что самое эффективное средство в профилактике гриппа — вакцинация. В вакцинации нуждается каждый человек, заботящийся о своем здоровье и здоровье окружающих. 70-80 % провакцинированных сотрудников в коллективе создают иммунную прослойку, которая надежно защищает от гриппа.
Помните — Ваше здоровье в Ваших руках!
Титоренко Н.П. главный специалист-эксперт ТО Управления Роспотребнадзора по Нижегородской области
Столбняк
Столбняк – инфекционное заболевание, вызываемое токсичными штаммами палочковидной бактерии С. tetani, часто с летальным исходом. Эта болезнь все еще представляет серьезную проблему для общественного здравоохранения многих регионов мира, в частности, в наиболее бедных районах развивающихся стран, расположенных в тропической зоне. Это острое инфекционное заболевание, попадает в организм через рану или порез. Бактерии могут попасть в организм даже через небольшие царапины (но особенно опасны глубокие колотые ранения и повреждения кожи), а также при некоторых воспалительных заболеваниях (гангрена, абсцессы, язвы, пролежни и т. д.). Новорожденные могут быть инфицированы через пуповину. Столбняк матерей и новорожденных является болезнью, от которой ежегодно умирают десятки тысяч новорожденных детей, главным образом, в развивающихся странах.
Среди взрослых около 60 % случаев столбняка приходится на лиц пожилого возраста. Наибольший процент заболевших и умерших наблюдается в сельской местности.
Симптомы и характер протекания заболевания
У большинства больных столбняк начинается внезапно – со спазмами и затруднением открывания рта (тризм), что связано с тоническим напряжением жевательных мышц. Далее патологический процесс быстро захватывает мышцы спины, живота, конечностей. Иногда наступает полная скованность туловища и конечностей, за исключением кистей и стоп. Возникают болезненные судороги, вначале ограниченные, а затем распространяющиеся на большие группы мышц, которые длятся от нескольких секунд до нескольких минут. В легких случаях судороги возникают несколько раз в сутки, в тяжелых — длятся почти непрерывно. Судороги появляются спонтанно или при незначительных раздражениях (прикосновение, свет, голос). В зависимости от напряжения той или иной мышечной группы тело больного может принимать самые причудливые позы. Все мышцы настолько напряжены, что можно видеть их контуры. Инкубационный период от 2 до 40, чаще 4-14 дней. Наиболее короткий инкубационный период — при ранении в голову или шею. Чем короче инкубационный период, тем тяжелее заболевание.
Осложнения после перенесенного заболевания
Прогноз начавшегося заболевания неблагоприятный. Несмотря на экстренную реанимацию, даже в развитых странах (Франция) смертность достигает 25%. В развивающихся странах летальность достигает 80%.
В период разгара болезни на фоне мышечного спазма и застойных явлений могут возникнуть бронхиты, пневмонии, инфаркт миокарда, сепсис, автопереломы костей и позвоночника, вывихи, разрывы мышц и сухожилий, отрыв мышц от костей, тромбоз вен, эмболия лёгочных артерий, отёк лёгких.
Единственным средством профилактики является прививка, эффективность которой составляет 95-100%. Защита от столбняка формируется только после двух прививок на 6-9 мес., обязательно нужна ревакцинация (ее в зависимости от использованных вакцин делают через полгода-год, тогда этой защиты хватает на 5 лет и далее по графику опять нужно ревакцинироваться).
Главный специалист-эксперт ТО Управления Роспотребнадзора
По Нижегородской области Титоренко Н.П.
|
|